Ένας «σιωπηλός δολοφόνος» παραμονεύει στους διαδρόμους των δημόσιων και ιδιωτικών νοσοκομείων στην Ελλάδα και αποτελεί τον μεγαλύτερο κίνδυνο για τους ασθενείς που νοσηλεύονται σε ΜΕΘ (μονάδες εντατικής θεραπείας), ακόμα και την ώρα που βρίσκεται σε εξέλιξη μία αγωνιώδης προσπάθεια για να καλυφθούν κενά σε υποδομές, μετά τη δραματική περίοδο της οικονομικής κρίσης.

Οι νοσοκομειακές λοιμώξεις (Healthcare-Associated Infections – HAIs) έχουν εξελιχθεί σε διαρκή κρίση για τη δημόσια υγεία, με το 12,1% των νοσηλευόμενων (επί του συνόλου των ασθενών!) να προσβάλλεται από κάποιο μικρόβιο. Είναι χαρακτηριστικό και εξαιρετικά απογοητευτικό, ότι η Αίγυπτος κατορθώνει να κινείται σε πολύ καλύτερα επίπεδα, τουλάχιστον στα πρότυπα νοσοκομεία της στο Κάιρο και σε άλλες μεγάλες πόλεις, αν και είναι μία χώρα με τρομακτικά οικονομικά προβλήματα και με μοναδικό “ατού” τα πολλά χέρια νοσηλευτών, οι οποίοι φροντίζουν για την τήρηση των βασικών κανόνων καθαριότητας / απολύμανσης στα νοσοκομεία.
Συγκριτικός πίνακας Data (Περίπου 2024-2025)
| Χώρα / Περιοχή | Επιπολασμός Λοιμώξεων (Prevalence) | Κύρια χαρακτηριστικά |
| Ελλάδα | ~12,1% | Ο υψηλότερος στην ΕΕ. Στις ΜΕΘ το ποσοστό αγγίζει το 45-50%. |
| ΕΕ (Μέσος Όρος) | ~5,5% – 7% | Σταθεροποιητικές τάσεις, με μεγάλες αποκλίσεις (π.χ. Λιθουανία 2,9%). |
| ΗΠΑ | ~3% (1 στους 31 ασθενείς) | Σημαντική μείωση μετά την πανδημία. Έμφαση σε “Zero Harm” προγράμματα. |
| Αίγυπτος | ~3,7% – 15% | Μεγάλη απόκλιση μεταξύ πρότυπων νοσοκομείων και επαρχιακών δομών. |
Η Ελλάδα κατέχει το αρνητικό ρεκόρ στην ΕΕ και ένα από τα χειρότερα στον δυτικό κόσμο
Η Ελλάδα κατέχει την αρνητική πρωτιά στην ΕΕ, την ώρα που στις ΗΠΑ το αντίστοιχο ποσοστό έχει περιοριστεί στο 3%.
Ο πρώην υπουργός Υγείας, Θάνος Πλεύρης, που κινδύνεψε να πεθάνει από νοσοκομειακή λοίμωξη όταν εγχειρίστηκε στο γόνατο εν μέσω κρίσης κορονοϊού, δήλωνε στη HuffPost to 2023 ότι έκανε προσωπικό του στοίχημα την αντιμετώπιση του συγκεκριμένου προβλήματος, που παραμένει ωστόσο μείζον στα ελληνικά νοσοκομεία.
Οι νοσοκομειακές λοιμώξεις συνδέονται με πολυανθεκτικά μικρόβια, που συχνότατα δεν μπορούν να αντιμετωπιστούν με κανένα αντιβιοτικό (ούτε με τα πλέον ισχυρά που χορηγούνται ενδοφλέβια μέσα στα νοσοκομεία) με αποτέλεσμα ασθενείς να καταλήγουν…
Η εξάπλωση των πολυανθεκτικών μικροβίων δεν είναι τυχαία. Οι ειδικοί επισημαίνουν τρεις κεντρικούς πυλώνες που τροφοδοτούν το πρόβλημα:
- Υποστελέχωση και «κόπωση» Πρωτοκόλλων: Η χαμηλή αναλογία νοσηλευτών ανά ασθενή είναι ο κρισιμότερος παράγοντας. Όταν ένας νοσηλευτής πρέπει να φροντίσει διπλάσιο αριθμό ασθενών από τον προβλεπόμενο, η αυστηρή τήρηση των κανόνων υγιεινής (όπως το σχολαστικό πλύσιμο των χεριών πριν και μετά από κάθε επαφή) γίνεται στατιστικά αδύνατη.
- Κατάχρηση αντιβιοτικών: Η Ελλάδα παραμένει «πρωταθλήτρια» στην κατανάλωση αντιβιοτικών. Η αλόγιστη χρήση τους, τόσο εντός όσο και εκτός νοσοκομείων, «εκπαιδεύει» τα μικρόβια, μετατρέποντάς τα σε «υπερ-βακτήρια» (superbugs) που δεν ανταποκρίνονται σε καμία θεραπεία.
- Υποδομές και συνωστισμός: Πολλά ελληνικά νοσοκομεία στεγάζονται σε παλαιά κτίρια με θαλάμους πολλών κλινών και κοινόχρηστες τουαλέτες. Η έλλειψη μονόκλινων δωματίων απομόνωσης καθιστά τον περιορισμό ενός μικροβίου εξαιρετικά δύσκολο, σε αντίθεση με τα σύγχρονα μοντέλα των ΗΠΑ και της Βόρειας Ευρώπης.
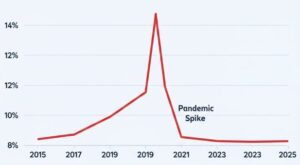
Ελλάδα: Βελτίωση ή Στασιμότητα;
Η εικόνα στην Ελλάδα είναι αντιφατική.
- Η στασιμότητα: Τα συνολικά ποσοστά επιπολασμού παραμένουν σταθερά υψηλά τα τελευταία 5-7 χρόνια, χωρίς να καταγράφεται η θεαματική πτώση που είδαμε σε άλλες ευρωπαϊκές χώρες. Η πανδημία COVID-19 επιδείνωσε την κατάσταση, καθώς η πίεση στις ΜΕΘ οδήγησε σε χαλάρωση των μέτρων ελέγχου λοιμώξεων.
- Οι ελπίδες βελτίωσης: Υπάρχει κινητικότητα σε θεσμικό επίπεδο. Το Πρόγραμμα GRIPP-SNF (με δωρεά του Ιδρύματος Σταύρος Νιάρχος) έχει ξεκινήσει μια συστηματική προσπάθεια σε 10 μεγάλα νοσοκομεία της χώρας για την εκπαίδευση του προσωπικού και την καταγραφή δεδομένων σε πραγματικό χρόνο.
Με το πρόγραμμα αυτό να εξελίσσεται τα τελευταία 5 χρόνια, η συμμόρφωση με την υγιεινή των χεριών στα δέκα συμμετέχοντα νοσοκομεία παρουσίασε σημαντική και διατηρήσιμη βελτίωση, αυξάνοντας από 45% πριν την παρέμβαση σε πάνω από 61% μετά την παρέμβαση, με το υψηλότερο ποσοστό (64%) να καταγράφεται το 2025.
Κατά την περίοδο των 29 μηνών μετά την πρώτη δέσμη παρεμβάσεων εκτιμάται ότι αποφεύχθηκαν 933 λοιμώξεις CLABSI σε ενήλικες και παιδιά.










